Le syndrome des ovaires polykystiques, également connu sous le nom de SOPK, concerne 1 femme sur 10. Il s’agit d’un trouble hormonal rencontré chez les femmes en âge d’avoir des enfants. Il peut se traduire par des anomalies du cycle menstruel, une pilosité excessive, de l’acné, un surpoids… et est la première cause d’infertilité.Il peut même entrainer angoisses et dépression et engendrer diabète, surpoids, hypertension. Alors comment le traiter ? Réponses.
COMMENT DIAGNOSTIQUER LE SYNDROME DES OVAIRES POLYKYSTIQUES ?
Pour établir le diagnostic, trois critères ont été définis en 2003 par le consensus de Rotterdam, auquel le Pr. Pugeat a participé
- cycles longs et irréguliers, voir absents,
- signes cliniques (en particulier l’hirsutisme) et ou biologiques d’hyperandrogénie avec élévation du taux de testostérone,
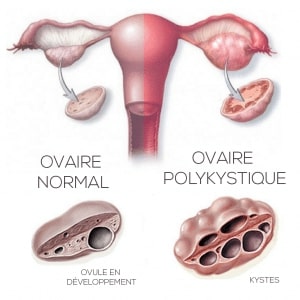
- aspect multi-folliculaire des ovaires à l’échographie (au début du cycle, chaque ovaire contient 5 à 10 petits follicules dont l’un d’entre eux seulement deviendra un ovocyte fécondable). En cas de Syndrome des ovaires polykystiques (SOPK), des follicules s’accumulent sans parvenir à maturité pour assurer l‘ovulation et permettre la reproduction.
Deux critères suffisent à retenir le diagnostic de SOPK
« Ainsi, il est désormais facile, à partir de l’observation clinique, d’établir le diagnostic sans avoir besoin d’un dosage de testostérone et/ou d’une échographie. Par exemple, si une jeune femme a des cycles menstruels irréguliers et qu’elle présente des manifestations évoquant une hyperandrogénie, hirsutisme ou acné, elle a le SOPK. Cela se vérifie quotidiennement dans nos consultations » précise le Pr. Pugeat.
LE SYNDROME DES OVAIRES POLYKYSTIQUES, UN SYNDROME ENCORE MAL CONNU
Contrairement à l’endométriose, le SOPK reste assez méconnu des soignants et du grand public. C’est sans doute lié au fait qu’il a été décrit pour la 1ère fois dans les années 30 par deux chirurgiens gynécologues américains, Stein et Leventhal qui avaient observé des ovaires très gros chez des jeunes femmes. Celles- ci ne pouvaient pas avoir d’enfant, n’avaient plus de règles ou des règles très irrégulières et présentaient parfois des signes d’hyper androgénie tels que l’hyperpilosité et très souvent des problèmes de poids. Ne disposant pas d’échographie à l’époque, ils avaient alors évoqué des ovaires polykystiques, alors qu’il s’agissait en fait d’ovaires multi-folliculaires. L’appellation « ovaires polykystiques » est cependant restée.
LES SIGNES QUI DOIVENT ALERTER
- Absence ou irrégularité des menstruations
- Hirsutisme
- Surpoids
- Difficultés à concevoir un enfant
- Antécédents familiaux de surpoids et de diabète
A QUOI EST DU LE SYNDROME DES OVAIRES POLYKYSTIQUES ?
L’origine du déséquilibre hormonal conduisant au SOPK n’est pas clairement identifiée. Les causes sont vraisemblablement multifactorielles. Elles peuvent être :
- génétiques puisque les antécédents familiaux exposent à un surrisque d’environ 30%2 de développer la maladie ;
- épigénétiques3 avec modification de l’expression des gènes mais sans mutation de leur code (ADN) ;
- environnementales, avec notamment l’influence des perturbateurs endocriniens.
Deux hypothèses se dessinent cependant :
– une résistance à l’insuline liée à une alimentation trop riche en sucres et en graisses, qui perturberait le bon équilibre hormonal ovarien ;
– une transmission in-utéro associée à des mécanismes épigénétiques.
LES COMPLICATIONS A COURT, MOYEN ET LONG TERMES
Les femmes présentant le syndrome des ovaires polykystiques sont exposées à :
>> un préjudice esthétique, avec souvent de l’acné ou une accentuation de la pilosité ;
>> des troubles de la fécondité avec des cycles menstruels irréguliers du fait d’une ovulation intermittente ou absente ;
> > un préjudice métabolique avec des risques de prise de poids, de diabète gestationnel, puis de diabète après la ménopause.
COMMENT TRAITER LE SOPK ?
Les recommandations officielles4
Le traitement du SOPK est symptomatique et repose sur une amélioration de l’hygiène de vie. Un traitement médicamenteux est prescrit en cas d’hirsutisme et/ou d’infertilité. Une information médicale adaptée et un accompagnement psychologique sont essentiels.
En cas de surpoids, une perte d’environ 10% du poids initial réduit l’hyperandrogénie et montre un effet bénéfique sur la régularité du cycle menstruel, avec un potentiel bénéfice sur la fertilité et sur l’humeur. A plus long terme, cette perte contribue à réduire le risque de complications métaboliques. En revanche, pour les femmes dont le poids est normal, maigrir n’apporte pas de bénéfice.
En cas d’hirsutisme, une pilule œstroprogestative est recommandée en première intention. En cas d’échec, le traitement repose sur un anti-androgène combiné à un œstrogène naturel. Dans ce cas, la contraception devra être assurée.
Les anomalies métaboliques sont quant à elles traitées par la pratique de l’exercice physique et des mesures hygiéno-diététiques en première intention, puis éventuellement par des médicaments antidiabétiques oraux si cela devient nécessaire
En consultation de gynécologie.
Le Dr Besnard-Charvet explique :
- « Je ne prescris jamais en 1ère intention une pilule à une jeune fille de 13 ans qui n’a pas besoin de contraception. Je privilégie d’abord l’hygiène de vie et l’homéopathie de façon à améliorer le fonctionnement de la personne et donc l’ovulation » ;
- « S’il y a un besoin de contraception, je propose alors une pilule oestroprogestative » ;
- « En cas d’hypofertilité à l’arrêt de la pilule, l’hygiène de vie et l’homéopathie peuvent permettre d’améliorer la situation en attendant d’entamer un parcours de PMA ».
En consultation d’endocrinologie.
Le Pr. Pugeat est face à une situation complexe car « on ne sait pas traiter ce syndrome et il s’inscrit sur du long terme. Il faut donc essayer de freiner la sécrétion des androgènes et trouver le moyen de réduire le risque métabolique ».
Pour cela, on dispose :
- « de pilules oestroprogestatives dont il est difficile de prévoir la tolérance, notamment sur la prise de poids. Les jeunes femmes de la génération actuelle ne souhaitent pas prendre de pilule à long terme. Je propose alors un dispositif intra-utérin en cuivre en accord avec leur gynécologue. Les résultats sont plutôt satisfaisants » ;
- d’un anti-androgène à base d’acétate de cyprotérone. Mais sa prescription a fait l’objet d’une alertesur le risque de développer un méningiome, ce qui a réduit considérablement son usage » ;
- « d’un anti-aldostérone, utilisé dans le traitement de l’hypertension artérielle et de l’insuffisancecardiaque, qui a des propriétés anti-androgènes. Sa prescription dans le cadre de l’hirsutisme est largement répandue, mais il ne dispose pas d’une Autorisation de Mise sur le marché (AMM) dans cette indication. Son usage n’est pas interdit, mais le traitement n’est pas remboursé ».
HYGIÈNE DE VIE ET CONSEILS ASSOCIES
Avant de mettre en place tout traitement, il est fondamental :
>> de modifier son hygiène de vie en pratiquant une activité physique et en perdant du poids. Bien souvent cela permet le retour des cycles et de l’ovulation ;
>> de ne pas commencer ou d’arrêter le tabac qui influe sur le contrôle hypothalamo- hypophysaire ovarien5 ainsi que la fertilité. La cigarette peut également engendrer une alimentation déséquilibrée et créer une inflammation ;
>> de gérer le stress qui peut altérer le fonctionnement ovarien.
QUELLE PLACE POUR L’HOMÉOPATHIE ?
Le syndrome des ovaires polykystiques, comme toute pathologie multifactorielle, doit être pris en charge de façon intégrative en alliant : hygiène de vie, pratiques complémentaires et traitements médicamenteux conventionnels si nécessaire.
Le Dr Besnard-Charvet explique son approche :
« Dans ma pratique de gynécologue homéopathe, l’homéopathie va me permettre d’intervenir à tous les stades du syndrome des ovaires polykystiques et par exemple d’aider à :
- réguler les cycles chez les jeunes filles qui n’ont pas besoin de contraception ou chez celles qui ne souhaitent pas prendre d’hormones ;
- améliorer l’ovulation lorsqu’il y a un désir de grossesse ;
- prendre en charge l’anxiété, les troubles de l’humeur des femmes affectées par ce syndrome ou lors d’un parcours de PMA ;
- traiter le terrain de la patiente de façon à faire réagir son organisme et l’aider à aller globalement mieux (troubles psychologiques, acné, prise de poids, …) ».
Dénués d’effets secondaires et sans interaction médicamenteuse connus, les médicaments homéopathiques sont adaptés à toutes les patientes. Ils peuvent être proposés en première intention ou en complément d’autres traitements.
« Ce syndrome est universel ! Il semble de plus en plus fréquent avec une incidence probablement supérieure à 10% de la population en âge de procréer, ce qui est considérable ! »
Pr. Pugeat, endocrinologue
« Face à des signes évocateurs de SOPK, il est important de confirmer ou non son diagnostic avant de prendre une pilule. Car il peut entraîner des perturbations psychologiques, des risques d’infertilité, un syndrome métabolique, responsable au long cours de diabète et de complications cardio-vasculaires. »
Dr Besnard-Charvet, gynécologue
1 https://www.inserm.fr
2 https://inserm.fr
3 L’épigénétique est la discipline de la biologie qui étudie la nature des mécanismes modifiant de manière réversible, transmissible et adaptative l’expression des gènes sans en changer la séquence nucléotidique (ADN) (source Wikipédia)
4 https://www.ameli.fr
5 Le complexe hypothalamo-hypophysaire détecte, à tout moment, les variations des taux sanguins d’hormones ovariennes et modifie son activité en fonction des taux détectés (source https://www.ipubli.inserm.fr/bitstream/handle/10608/222/expcol_2011_reproduction_10ch.pdf?sequence=18&isAllowed=y)