Vous souffrez de dermatite atopique ? Voici les derniers traitements et avancées thérapeutiques !
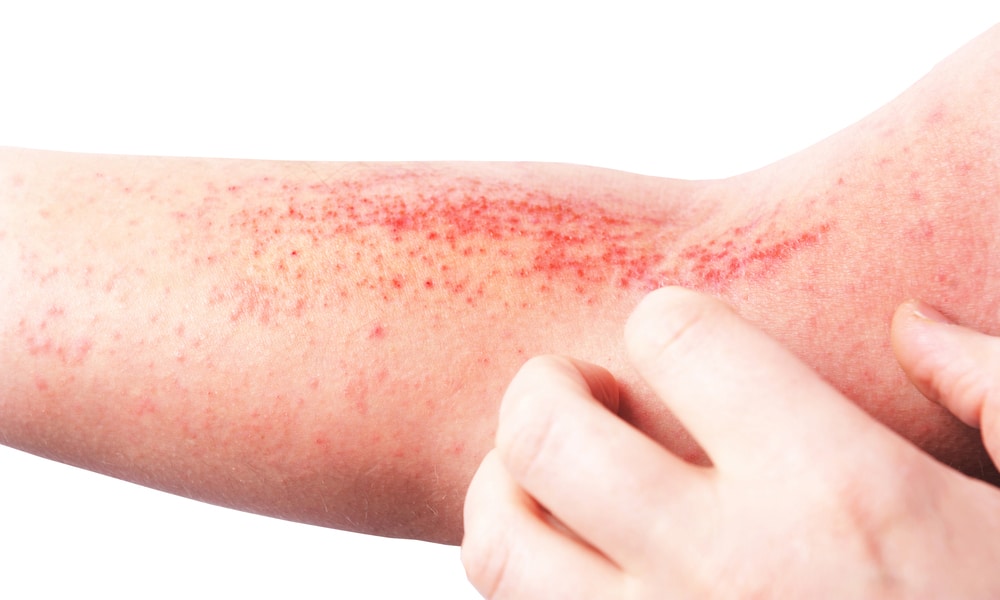
L’eczéma atopique est une maladie cutanée courante mais souvent sous-estimée, affectant la vie de nombreux individus. Cependant, depuis 2018, l’espoir brille grâce à l’émergence de nouveaux traitements dans la prise en charge de la dermatite atopique.
Qu’est-ce que la dermatite atopique ?
La dermatite atopique, également connue sous le nom d’eczéma atopique, est une maladie inflammatoire chronique qui touche 15 % des enfants et 4 % des adultes en France, ce qui en fait la deuxième maladie cutanée la plus courante après l’acné.
Impact sur la qualité de vie
La dermatite atopique se caractérise par des douleurs et des démangeaisons intenses, ainsi que des lésions cutanées visibles telles que des rougeurs, des surélévations de la peau et des croûtes, qui ont un impact significatif sur la qualité de vie des patients, entraînant une perte de sommeil et une détérioration de leur bien-être psychologique. Souvent liée à des antécédents familiaux, la dermatite atopique apparaît généralement dès l’âge de 3 mois et peut persister jusqu’à l’âge adulte, se manifestant par des poussées intermittentes entrecoupées de périodes de rémission.
Depuis 2018, de nombreux traitements ont vu le jour, mais leur efficacité varie d’un individu à l’autre. Pour mieux comprendre les déterminants de cette variation, le réseau de recherche clinique FRADEN, affilié à F-CRIN, mène des études en collaboration avec 26 centres en France afin de mieux cerner les profils des patients, leurs biomarqueurs et leur réponse individuelle aux traitements, dans le but de personnaliser au maximum leur prise en charge.
Parmi les nouveaux traitements figurent des :
Anticorps monoclonaux
- Le Dupilumab, un anticorps monoclonal qui bloque les interleukines IL-4 et IL-13, est administré par injection sous-cutanée (dans l’abdomen, les cuisses ou le haut du bras). Le protocole consiste en deux injections de 300 mg au début du traitement, suivies d’une injection de 300 mg toutes les deux semaines. À la 16ème semaine, l’efficacité du traitement est évaluée par le médecin, qui décide de le poursuivre ou non de manière continue.
- Le Tralokinumab, un autre anticorps monoclonal agissant sur l’interleukine 13 (IL-13), est également administré par injection sous-cutanée. Initialement, quatre seringues de 150 mg sont injectées, puis deux seringues de 150 mg toutes les deux semaines. Après 16 semaines de traitement, la réponse au traitement est évaluée, et en cas de réponse positive, les injections peuvent être espacées de quatre semaines.
Inhibiteurs de la Janus Kinase (JAK)
Les inhibiteurs de la janus kinase (JAK) bloquent l’action des messagers inflammatoires tels que l’IL-4 et l’IL-5 à la surface des cellules. Ils sont pris par voie orale, un comprimé par jour. Le Baricitinib a été le premier inhibiteur de JAK à être autorisé en France en 2021, suivi de l’Upadacitinib en août 2021 et de l’Abrocitinib en mars 2022. D’autres inhibiteurs de JAK devraient probablement être disponibles dans les deux prochaines années en France pour cette indication.
Espoir pour les personnes souffrant de dermatites atopique
Parallèlement, de nombreux autres produits biologiques et petites molécules sont actuellement en phase d’essais cliniques de phase II et III. Parmi eux, on compte le Fezakinumab (anti-IL-22), l’Etokimab (anti-IL-33), le Nemolizumab (anti-IL-31Rα) et le Tezepelumab (anti-TSLP), ainsi que d’autres molécules ciblant les voies clés de la réponse immunitaire atopique, ainsi que divers inhibiteurs de JAK en tant qu’options thérapeutiques émergentes.
Améliorer la vie des patients atteints de dermatite atopique
Le Professeur Sébastien BARBAROT, dermatologue au CHU de Nantes et coordinateur du réseau de recherche clinique FRADEN, explique :
« La dermatite atopique a un impact significatif sur la qualité de vie des patients, ainsi que sur leur bien-être psychologique et leur santé globale. Avec le réseau FRADEN, nous travaillons activement à l’amélioration de la prise en charge de cette maladie et à la personnalisation des traitements en fonction des facteurs cliniques de chaque patient. Les patients intéressés peuvent se renseigner auprès des services hospitaliers et des centres de dermatologie de leur région pour participer aux études cliniques en cours. »